烏口突起炎と腱板疎部炎〜肩関節周囲炎シリーズ〜
今回も肩痛に関してです。
というより肩関節周囲炎をそろそろまとめようかと。
今回は肩関節周囲炎の中でもマイナーな2つについてです。
この2つの疾患自体は普段の外来で注意深く診ていないと見逃すことがある疾患ですが、肩関節周囲炎に分類されているため解説させていただきます。
烏ロ突起炎
烏口突起というのは肩甲骨の一部を指します。

この部分には様々な組織が付いています。
筋肉だと小胸筋、上腕二頭筋腱短頭、烏口腕筋が付いており、また烏口鎖骨靭帯(これが切れると肩鎖関節脱臼となります。残念ながら下図にこれだけ載っていません・・・)や烏口肩峰靭帯などの靭帯が付いています。

この筋肉や靭帯の付着部周囲の炎症を総じて烏口突起炎といいます。
診断は烏口突起の圧痛これのみです。
治療としては消炎鎮痛薬や湿布、温熱療法となります。
それでも改善しない場合は副腎皮質ステロイド剤+局所麻酔剤を烏口突起に注射します。
腱板疎部炎
腱板というのはインナーマッスルとも言われる筋肉の腱になります。
その筋肉は肩甲下筋、棘上筋、棘下筋、小円筋の4つで構成されています。

そのうち肩甲下筋と棘上筋の間には隙間があります。下図のような感じで、この隙間のことを腱板疎部と言います。
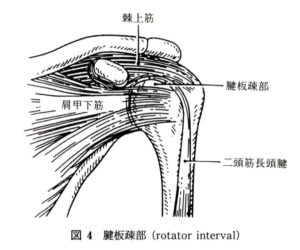
ここに炎症が起きる病気のことを腱板疎部炎と言います。
実はこの病気は最近注目されています。最後に下をポチッとしていただけると幸いです。
上腕二頭筋腱長頭腱鞘炎〜肩関節周囲炎シリーズ〜
今回も肩痛について説明しましょう。
今回は特に上腕二頭筋腱長頭の炎症について説明します。
あまり馴染みのない病気と思う方が多いと思いますが、普段外来をしているとわりと見かける疾患です。
では解説していきましょう。
上腕二頭筋腱長頭腱鞘炎
病態
上腕二頭筋とはいわゆる「力こぶ」の筋肉ことを言います。
二頭筋という名前の通り、停止部が二つあり、烏口突起に付着する上腕二頭筋短頭と肩甲骨関節窩上縁に着く上腕二頭筋腱長頭に分けられます。

このうち上腕二頭筋長頭腱は上図のように結節間溝というところを通ります。
上腕二頭筋長頭腱自体に変性が起こったときや結節間溝に骨増生(骨の棘ができたり)や骨粗造化(表面がざらつく)が生じて上腕二頭筋長頭腱に機械的刺激が加わった時に腱やその腱鞘に炎症を起こす病気のことです。
症状
肩の不快感、肩痛(特に前方)、肩関節外旋制限でよく見られる症状です。
さらに発症初期には上腕から前腕にかけての放散痛が出ることがあります。
またこの病気を強く疑う症状は結節間溝部に著名な圧痛を認めます。

診断
この疾患はレントゲンを撮っても特に異常所見がないことが多いです。
関節造影像で腱鞘の不規則像、欠損像などが見られることもあるが確定診断にはなりません。
基本は上記でも書いているように結節間溝部の圧痛を見ることが重要です。
さらに他覚的な所見として
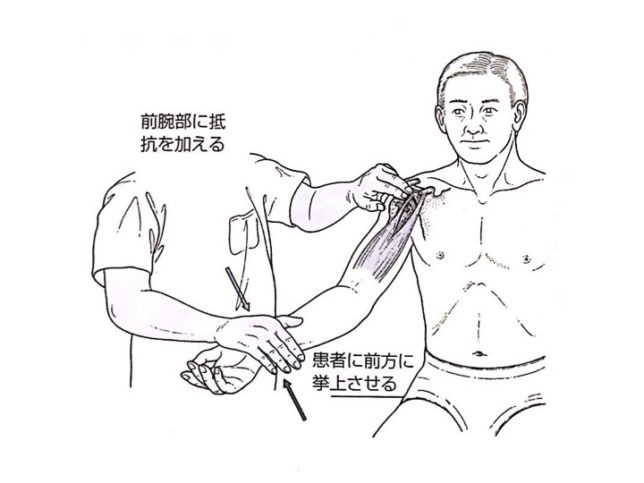
speed test:患者に前腕を回外、肘を伸展したまま上肢を前方挙上させ、前腕部に抵抗を加えると結節間溝部の疼痛が増強すれば陽性。
Yergason test:患者に肘を屈曲、前腕を回外させる際に前腕部に抵抗を加えると結節間溝部の疹痛が増強すれば陽性

以上が主な診断方法になりますが、さらにMRIで結節間溝部に水腫の貯留を認めたり、上腕二頭筋腱の輝度変化があればよりはっきりします。
治療
保存加療
ほとんどの場合、保存治療で改善します。
炎症がなくなれば症状もなくなるため、消炎鎮痛薬を使用する事が基本の治療となります。また安静にすると炎症は改善するため、安静も必要となります。
消炎鎮痛薬というのはいわゆる痛み止めの事で、主にNSAIDs(ロキソニン、セレコックス、ボルタレン、ロルカムなど)という薬を使用します。
また湿布などの外用消炎鎮痛薬も大いに効果が期待できます。


ただ、湿布は紫外線に当たると火傷したように皮膚がかぶれる(光線過敏症)となることが多いため、夏場は肩に貼ることはあまり望ましくないです。

ロキソニンテープはあまり光線過敏になりにくいとの報告もありますが、それを使用していても私は日光に当たらないようにする方が安全だと考えます。
その場合はスミルスチックやボルタレンゲルの使用をお勧めします。


注射療法
それでも良くならない場合は結節間溝に副腎皮質ステロイド剤+局所麻酔を注射します。
手術加療
手術療法は保存療法に抵抗し運動制限の強いときに行うことがありますが、ほとんど行うことはないです。
方法としては
●Lipmann法
関節外で長頭腱を切離して、その断端を結節間溝に縫合する方法
●DePalma法
腱の末梢断端を烏口突起の上腕二頭筋短頭腱起始部に縫合する方法
●Hit- chcock法
結節間溝の底部をノミで外方から内方に向かって薄く切り目を入れて持ち上げて骨弁を作り、この骨弁下に長頭腱を入れて骨, 骨膜ともに縫合する方法
などが挙げられます。
これらは上腕二頭筋腱長頭が切れた際の修復方法でもあります。
私が実際に経験したのは上腕二頭筋腱長頭切断修復に行ったLipmann法くらいで、この病気で本当に手術が必要な人はいないと思います。
以上が上腕二頭筋腱長頭腱鞘炎の説明になります。
ではでは!!
石灰沈着性肩腱板炎〜肩関節周囲炎シリーズ〜
特に転けたり、重たいものを運んだわけでもないのに肩が急激に痛くなったと外来に来られる方がおられます。
その時にまず、レントゲン撮影を行うのですが、それだけで原因わかる病気というものがあります。
今回はその病気について説明していきましょう。
石灰沈着性肩腱板炎
症状
一番の症状はやはり痛みです。
痛みが出たばかりの時は激痛と耐え難い灼熱感が出て救急車で受診される方もいるほどです。
運動制限(痛みで動かせない)により上肢を下げ体幹にくっつけるような姿勢で受診されることが多いです。
また夜間に起こりやすいため、不眠となることがあります。
特に40~50歳代の女性に多く発症するといわれている。
病態
肩関節を包んでいる筋肉の腱板内に石灰が沈着する疾患ですが、石灰沈着の発生機序についてはいまだはっきりと原因はわかっていません。その多くは棘上筋と肩甲下筋に発生します。稀に棘下筋にもみられます。

とはいえ、現在最も有力な説は退行変性を起こした腱に部分的変性壊死が起こり、その治癒過程で石灰沈着が生じるというものです。
この石灰化による化学的刺激、腱内にある石灰化巣の拡大による腱板内圧の上昇が急性症状の要因となると言われています。
また反応性に起こる肩峰下滑液包(肩峰と棘上筋の間の空間の膜)の肥厚や線維化による腱板と肩峰の衝突・摩擦、二次的関節拘縮(痛みで動かしていないと五十肩になるため)などにより慢性疼痛となると言われています。
詳しい解剖は下図を見てください。

診断
これはとても簡単です。
レントゲン撮影をすれば石灰沈着が見えます。

正直、レントゲンでこれが見えたら「ラッキー!病名も治療方針も決まった!」と思います。
治療
保存治療
薬物療法
・NSAIDs(ロキソニン、セレコックス、ボルタレン、ロルカムなど)
疼痛緩和を目的に使用します。ただ、これだけでは沈着した石灰がなくならないので他の加療との併用が必要です。
・H2受容体拮抗薬(シメチジン、ファモチジン)
実はこれは胃薬になります。つまり、本疾患の治療薬としては保険適応外となります。
しかし、この薬はNSAIDsと異なり、沈着した石灰を溶かす効果があります。保険適応外ですが、治療には必ず必要な薬となります。
もちろん、上記NSAIDsの副作用として胃腸障害があるためその予防目的として、慢性胃炎の病名をつけて処方することは可能です。
ではなぜ、この薬が使用されるようになったのか?
作用機序ははっきりしていませんが、原発性副甲状腺機能亢進症患者に消化性潰瘍治療の目的でシメチジンを投与したところ、副甲状腺ホルモン(PTH)や血中カルシウム濃度が正常化したという報告に始まります。それ以来、原発性・続発性副甲状腺機能亢進症患者にシメチジンが使用されるようになり、その後の腎透析患者の異所性石灰沈着症での有効性が明らかになったため、石灰沈着症に対し使用されるようになりました。
注射療法
主に肩峰下滑液包内に局所麻酔+ステロイド(カルボカイン5ml+デカドロン0.5ml)を注射する治療です。
これは主に痛みと炎症をとる治療になります。基本、上記のH2受容体拮抗薬を使用するため、これだけで石灰が消えるかは謎です。
さらにこの治療をする際には私は太い針を用いて石灰部分をグサグサ刺すことで腱板から石灰の排出を促すようにしています。(局所麻酔をする際、関節注射をする際は普通23Gを使用しますが、この操作を行う際には18Gを使用します。)

薬物加療+注射加療により多くの場合は2.3日で症状が軽快します。
手術加療
上記の保存加療を行っても症状が軽快しない場合にのみ手術を行うことがあります。
手術は関節鏡で行います。

手術では針で石灰の沈着している部分を確認し、その部分の腱板を一部切開し、石灰を取り出す作業になります。腱板は基本的に線維方向に切るため、筋力が落ちることはありません。術後は痛みがある中でもリハビリで動かす必要があります。
以上が石灰沈着性肩腱板炎になります。
ではでは!!
最後に下をポチッとしていただけると幸いです。
にほんブログ村

外反母趾
今回は外反母趾について説明しましょう。
先日、腰部脊柱管狭窄症で外来保存加療をしている患者さんに外反母趾について相談されたため、今回の話題にすることにしました。
その際にとても印象に残った言葉が
「先生、外反母趾で痛いんですが何科に行ったらいいですか?」
あなたの目の前の科が相談すべき科です・・・
(ただし、病院が所属している大学の医局によっては皮膚科や形成外科の可能性もあります。)
これは私の見解ですが、外反母趾という病気があまりにも世間に溢れており、「医療では解決できないもの」あるいは「自らが我慢すべきもの」ととらえている人が多く、病院に行く人が少ないことからこのような事態が起きるのではないかと思います。
酷くなる前に整形外科に相談しましょう!!
では詳しく説明していきましょう。
外反母趾
病態
・第1MTP関節(第1中足趾節関節:母趾の基部の関節)が外反(外側が反る)変形をきたした状態のことを言います。

ただし、もっと正確に説明するなら母趾の回内、母趾種子骨の外側偏位、第1中足骨の内反、第1中足骨の回、第1足根中足関節の形態と過度可動性も関与してますが、煩雑になりすぎるのでこれは無視してお話します。
〜その他基本情報〜
・ハイヒールなど履物が発症に大きく関与していることが分かっています。また、扁平足も影響があるとの指摘もあります。
つまり、扁平足の女性はリスクが高いと言えます。
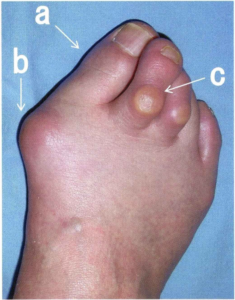
・変形が進行すると下図のaのように外反が進むと母趾と第2趾が交叉しします。またbのように骨が突出し、cのように第2趾が背側に変形します。
診断
実は診断は非常に簡単です。
「見たら分かる!」
母趾が外反変形し、タコができたり、皮下に突出した骨が見えたりするので分かります。
さらに補助として(重症度を判定するために)レントゲン検査で母趾列の変形を見たりすることはあります。

①の角度が20度以上だと外反母趾と診断され、40度以上で重症となります。
治療
外反母趾の治療は靴の指導、運動療法、装具療法、薬物療法を適宜組み合わせて行う事が基本となります。どうしようもなくなったら手術を行います。
まぁ、靴の指導が治療と言えるかは不明ですが、最も簡単で効果もある程度期待できるため治療に入れさせて頂きました。
靴の指導
なぜ靴が重要なのかというと靴を履く人と履かない人が混在したセントヘレナ島で1960年代におこなわれた約3000名の住民調査で、靴を履いて暮らした年数が長いほど外反母趾変形の率が高いことが報告されたからです。
日本人の間でも1970年代に急激に外反母趾が増えたとの報告もあります。
ではどういった靴がいいのか?基本となるのは以下の3つです。
- トウボックスに適度な余裕があって足趾の動きが妨げられないこと
- 後足部がしっかりホールドされていて不必要な遊びがないこと
- 踵がなるべく高くないこと
ハイヒールは以ての外という事になります。男性は問題ないと思いますが、女性は現実的に上記の靴のみで生活しろというのは難しいと思います・・・
そのため、「普段は可能な限り踵が低く、先端が細くない靴を履き、特別な時におしゃれなの靴使うようにしてください。」とお勧めしています。
運動療法
外反母趾は関節拘縮やバランスの悪い筋収縮が問題と考えられているため、それを改善させる運動(外転させる)が効果的と考えられます。
自分の意思だけで母趾を外転させることができるのが最も効果的と考えられますが、なかなか難しく、初めはうまくできないことが多いです。
そのため、下図のような運動(Hohmann(ホーマン)体操)を指導します。
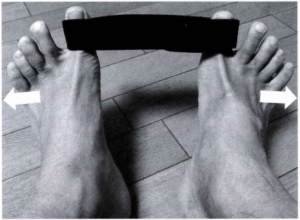
(母趾にかける紐はなんでも良いですが、太い方が痛くないので幅広いものを勧めます)
装具療法
運動療法でもあるように母趾を外転させることが改善の一歩となります。
そのために以下の装具があります。

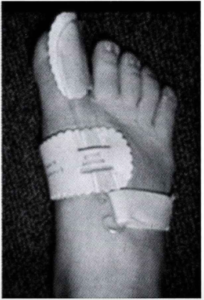
基本的には夜間につけるよう指導することが多いです。簡易的なものはそれほど重症ではない症例に使用し、がっつり固定する装具は重症の一歩手前の患者に使用します。ただ、重症になると装具は逆に痛みの原因となるため使用しません。
簡易的な装具でも自分専用のものを作るには病院を受診する必要があるため、そんな暇がない!という方は下記のものなど、市販のもので試してみると良いでしょう。
![[商品価格に関しましては、リンクが作成された時点と現時点で情報が変更されている場合がございます。] [商品価格に関しましては、リンクが作成された時点と現時点で情報が変更されている場合がございます。]](https://hbb.afl.rakuten.co.jp/hgb/15e5394c.ee11bbf9.15e5394d.036865fc/?me_id=1302794&item_id=10000154&m=https%3A%2F%2Fthumbnail.image.rakuten.co.jp%2F%400_gold%2Fshizenshop%2Ffoot_support%2Fgaihanbosi_b%2Fgaihanbosi_b_main.jpg%3F_ex%3D80x80&pc=https%3A%2F%2Fthumbnail.image.rakuten.co.jp%2F%400_gold%2Fshizenshop%2Ffoot_support%2Fgaihanbosi_b%2Fgaihanbosi_b_main.jpg%3F_ex%3D240x240&s=240x240&t=picttext)
[左右セット入り] 送料無料 外反母趾 サポーター 矯正 黒 ブラック 蒸れない 調節可能 足の痛み解消 親指 矯正装具 男女兼用 メンズ レディース 夜 自宅 矯正グッズ クッション性 矯正ベルト 寝ながら サポート ギフト プレゼント
|
今はネットで様々な装具が売っているので試してみるのもいいと思います。しかし、個々の重症度に応じた装具が必要なため、やはりまずは病院を受診することを勧めます。
薬物療法
以上を踏まえて言えることは
ハイヒールなどの先が細く、かかとが高い靴を履かないようにして運動療法を行い予防する
ことが最も重要と考えます。
(手術加療については今後、お話しさせて頂ければと思います。)
今回はこの辺りでおしまいにさせていただきます。
ではでは!!
最後に下をポチッとしていただけると幸いです。
ド・ケルバン腱鞘炎〜スマホ腱鞘炎〜
今回は近頃外来でも見るようになったスマホ腱鞘炎についてです。
なぜ、急に腱鞘炎の話をするのかというと・・・
現在、私がスマホ腱鞘炎になったから(笑)・・・痛いというか鬱陶しいですね・・・
では説明していきましょう。
ド・ケルバン腱鞘炎
1895年にスイスの外科医de Quervain先生によって初めて詳細に報告されたため、ド・ケルバン病(de Quervain disease)と呼ばれている病気です。
本来は不慣れな仕事や手の酷使などの慢性機械的刺激が原因と考えられており、日常手をよく使用する中年の女性に多く、男女比は1:7との報告もあります。(これは男性と女性の解剖学的な差によるものとも言われています。)
近年ではスマホが普及し、スマホを片手で持ち、持っている方の親指で操作する人がよくなるため、注目されています。
症状・病態
まず、腱鞘炎についての説明をしましょう。
腱は筋肉の一部であり、骨に付く結合組織のことを言います。その腱がスムーズに動くように(脱臼したりしないように)トンネル状に腱を包んでいるものが「腱鞘」と言われるものです。よく手を使う場合、腱と腱鞘が擦れすぎると腱鞘の中に炎症が起こり、これが腱鞘炎となります。


ド・ケルバン腱鞘炎とは特に手関節僥側の第1背側区画で起きる腱鞘炎のことです。

この腱鞘には上の図にあるように長母指外転筋腱と短母指伸筋腱が通ります。この筋肉は親指のみでスマホを動かす際に使う筋肉であるため、スマホ腱鞘炎と言われています。
また、人によっては長母指外転筋腱と短母指伸筋腱との間に壁があり、この場合は腱鞘のスペースがより小さくなるため、腱と腱鞘が擦れやすく、より腱鞘炎になりやすくなります。
症状としては手関節橈側(親指の付け根)の腫脹、疼痛です。
特に親指を動かす時に強い痛みが走ることが多いです。
診断
手関節の親指側が腫れている・その部分を押すと痛みがあると疑います。
さらに以下の所見があればこの疾患の可能性が高くなります。
・アイヒホッフ テスト(a)
親指をほかの4指で握り、手関節を小指側に曲げると痛みが誘発される。
・フィンケルシュタインテスト(b)
別の手で親指を小指側に牽引したときに痛みが誘発される。

確定診断のためにはエコーで腱鞘の肥厚と腱の肥大を認めることが必要となります。
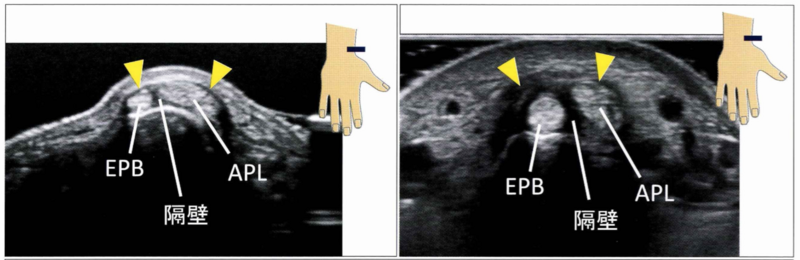
下図の左は正常、右がド・ケルバン腱鞘炎です。(EPB:短母指伸筋、APL:長母指外転筋)
黄色い三角の部分の腱鞘が太くなっており、また腱そのものも太くなっているのが分かります。
治療
基本的には手術をすることなく、治ることが多いです。
絶対に必要なことは安静にすることです。
つまりスマホを使用するときに親指を使わないことが必要になります。
また炎症を取るために外用消炎鎮痛剤を使用します。ただし、湿布は種類によっては紫外線が当たると火傷したようになるため、ロキソニンゲルといった湿布と同じ効果のある塗り薬を使用することが多いです。(アンメルツなど市販薬でもしっかり効きます)

それでも痛みが持続する場合には腱鞘内へのステロイド注射を行います。ステロイドは強力に炎症を取ってくれるとてもいい薬ですが、組織を脆くするという副作用があります。
そのため、頻回の注射や高濃度のステロイドを打つことは腱が切れる可能性もあります。
私は半年以内に3回以上も注射を必要とする場合は手術を行う方が良いと考えます。
手術では腱鞘を切開し、腱鞘を取ってしまう方法が一般的です。
ただ上の解剖の図でも分かるように橈骨神経の知覚枝が近くを通っているので解剖に熟知した手の外科専門医による治療をお勧めします。

以上がスマホ腱鞘炎とも言われるド・ケルバン腱鞘炎についての説明でした。
私もスマホを片手で操作するのを止めようと思います。皆さんもお気をつけください。
ではでは!!!
最後に下をポチッとしていただけると幸いです。
腱板炎及び肩峰下滑液包炎〜肩関節周囲炎シリーズ〜
今回は腱板炎及び肩峰下滑液包炎について説明しましょう。
肩関節周囲炎の中の一つであり、かつ最も代表的なものになります。
腱板炎と肩峰下滑液包炎
症状
主な症状は肩の怠さ、違和感、動かした時の痛み、夜間痛(それによる不眠)などが多いです。
また肩関節の運動制限が出ることもあります。
これは腱板断裂や他の肩関節周囲炎にもよく似た症状のため、鑑別が必要となります。
特徴的な症状としては有痛孤(painful arc:上肢をゆっくり挙上してゆくと80度~120度で痛みが出るが、その前後では痛みが消える徴候)が挙げられます。
病態
肩関節は五十肩の記事で説明した関節包の周囲を腱板という筋肉の腱が覆うような構造になっている。下図のように肩関節の前方を肩甲下筋、上側に棘上筋・一部棘下筋、後方を棘下筋・小円筋によって包まれています。

腱板炎とは腱板が加齢や使いすぎによる血行障害などにより退行変性が起こった状態で軽微な外傷などの刺激が加わることで炎症を引き起こします。主に棘上筋に起こります。(腱板が切れているわけではない)
肩峰下滑液包炎は腱板炎に続いて起こります。これは腱板炎のため腱板の機能が低下し、上腕骨頭の肩甲骨関節窩への固定力が弱まり、その結果、上腕骨の大結節が鳥口肩峰アーチに衝突しやすくなり、その間にある肩峰下滑液包にも充血・ 浮腫などの炎症を発生するためです。
下図の赤い線が烏口肩峰アーチであり、オレンジの楕円のあたりに肩峰下滑液包があります。

診断
画像検査(レントゲン、CT、MRI)などでは明らかな異常所見が認められないことが特徴である。
そこで鑑別するための補助診断としてノボカインテストが用いられます。これは肩峰下滑液包内に局所麻酔剤を注入して肩の挙上が可能になるか否かを調べるテストであり、これが陽性すなわち挙上が可能になれば本症が強く疑われます。
完全に診断をするとなると肩峰下滑液包内の関節鏡視は最も診断に有効です。棘上筋腱滑液包面の不整(滑らかでない)およびfibrillation(毛羽立っている)が著明に認められることが多い。しかし、関節鏡を行うには全身麻酔を行う必要があるため、わざわざ診断のためだけに行うことはありません。
治療
保存加療
安静加療:三角巾固定などで肩を休める。
薬物加療:NSAIDs(ロキソニン、セレコックス、ボルタレン、ロルカムなど)の内服
肩関節注射:肩峰下滑液包内へのステロイド+局所麻酔剤の混合液の注射(ただし、糖尿病のある患者には私は使用しません。)。またはヒアルロン酸(下図)の注入になります。

基本的には上記の3つを併用し、治療を行います。それによりほとんどは保存加療で治ります。
慢性期(3ヶ月以上続く)場合には上記に加えて温熱療法や運動療法を加えることがあります。
手術療法
保存療法に抵抗する症例に対しては手術を行うことがあります。
手術では棘上筋の表面を蒸散して綺麗にしたり、上の写真の烏口肩峰アーチを作っている烏口肩峰靭帯が硬くなっているところを切除することが多いです。
しかし、実際には痛みが続いているため、原因精査目的に手術を行うことが多い印象です。
以上が腱板炎及び肩峰下滑液包炎の説明となります。
ではでは!!
最後に下をポチッとしていただけると幸いです。
肩が痛い!肩関節周囲炎って何??分類とそれぞれの治療法。
今回は肩関節周囲炎という病気について説明していきましょう。
肩関節周囲炎
肩関節周囲炎という疾患は1872年にDuplayという先生が肩峰下滑液包(下図参照)での炎症と癒着による肩関節障害(動きが悪くなること)を‘periarthrite scapulo-humerale’(直訳すると肩甲骨-上腕骨の関節炎)と報告してから整形外科の間では肩周囲の痛みに対して広く使われてきた病名です。

ただ、実際には肩関節周囲の疼痛の要因は肩峰下滑液包の炎症以外にも肩関節痛が出る疾患があります。
そのため、肩関節周囲炎のくくりに入る疾患は主に以下のものに挙げられます。
(なお、肩関節の痛みを訴える疾患は変形性肩関節症や腱板断裂、肩関節脱臼など様々ありますが、炎症性疾患で無い為、それらは除外しております。)
③腱板不全断裂
以上のように様々な疾患があります。どれも50歳前後に起こることが多い為、医師の中では広義の意味で五十肩と診断される先生もおられます。
それぞれ個別に説明していきますので各疾患名をクリックして頂ければ幸いです。
まだクリックできない部分は今後書いていきますのでご了承ください。
ではでは!!!
最後に下をポチッとしていただけると幸いです。
