脊髄機能診断研究会 2018

先日、初めて脊髄機能診断研究会に参加してきました。
ただ、発表はなくただ聞きに行っただけですが・・・・
感想としては整形外科だけでなく、神経内科や脳神経外科・内科の先生が熱い議論をされるため、すごく面白かったです。
(熱い議論を目の当たりにして言えることは今後、この会に演題を出すのは物凄く勇気がいることだと分かりました(笑))
ただ、やはり整形外科としては術中モニタリングのセッションが一番面白かったです。
その中で一番印象に残ったものは術中モニタリングの筋肉の選択でしょう。
私が今までいた施設では主に下肢のモニタリングはQuadriceps,Gastro,TA,AHを主に使用していました。
しかし、広島県の安佐市民病院ではQuadoricepsを取らずにGracilisをモニタリングしているようです。
以前は安佐市民病院でもQuadricepsでのモニタリングをしていたようですが、L1/2行為の脊髄腫瘍手術で術中モニタリングでMEP波形の低下が無いのに術後Iliopsoasの筋力低下をきたした症例があったためとのことでした。
その後の検討でL2神経の確認のためにはQuadricepsよりもGracilisの方が感度がいいからとのことでした。(理想はIliopsoasだけれど電極を刺せないからGracilisに行っているようです)
特に不思議とも思わずQuadricepsに電極を刺していた自分が恥ずかしいです。
今後は上級医に許可が得られればGracilisのモニタリングを行っていこうと思います。
最後に下をポチッとしていただけると幸いです。
アキレス腱付着部症
今回は足の痛み、特に「踵の痛み」についての説明です。
マラソンなどをするようになって踵が痛くなった人いませんか?
普通に歩けているからアキレス腱が切れているわけではないだろうけど・・・という方はこの病気かもしれません。
では解説していきましょう。
アキレス腱付着部症
解剖
まずはアキレス腱の解剖から説明しましょう。
皆さんご存知とは思いますが、復習程度に。
まず、腱とは何か?腱とは筋肉と骨の間を繋げる繊維組織になります。
アキレス腱は「ヒラメ筋と腓腹筋の合同腱であり、踵骨につくの腱」になります。
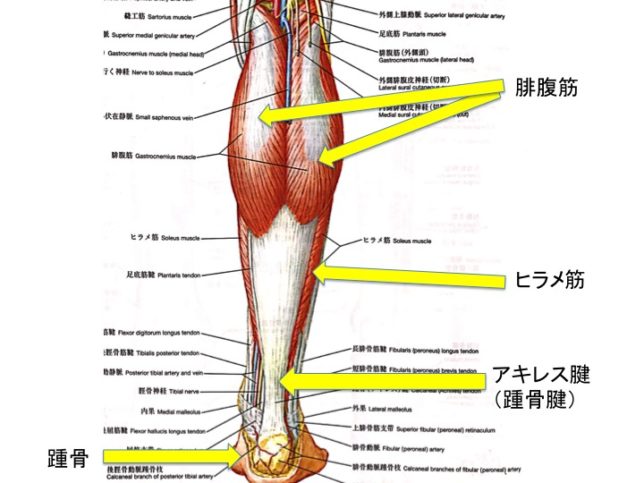
そのアキレス腱は人体の中で最大の腱組織になります。日常生活でも2000〜7000Nもの力がかかります。
ランニング時には体重の6〜10倍程度の力がかかるとも言われています。
この牽引力により引き起こされる病気が付着部症になります。
病因、病態
アキレス腱の付着部はその力に耐えられるよう、普通の腱とは異なり、繊維軟骨組織を中心とした4層構造を呈しています。

この繊維軟骨には基本的に血管や神経が存在しないため、損傷した場合の修復能が乏しいという特徴があります。
ランニングやジャンプ時に起こるアキレス腱への強い牽引力にたいし、微細な傷が踵骨付着部に発生すると完全に治ることが難しく、治る前にまた微細な損傷を繰り返すことで慢性化、症状の出現に至ると考えられています。
〜病因〜
症状はやはりアキレス腱付着部の痛み、発赤(赤くなる)、腫脹(腫れること)です。
とくに足関節背屈時(足首を上に曲げる)に痛みを訴えることが多いです。
初期であれば運動を継続しているうちに痛みは軽減されるますが、進行期になると歩行はおろか足の接地でさえも困難となるほどの痛みになります。
診断
触診で圧痛点を注意深く確認するだけでも病気の推測は可能です。
アキレス腱は踵骨隆起のやや外側に付着しているため、同部位に圧痛を認めることが多いです。(下図黄色)

画像所見
X線:heel cordと呼ばれるアキレス腱付着部軟骨下骨領域の硬化像や付着部からアキレス 腱の走行に沿った骨棘(heel spur)の形成が認められることがあります。

が、これは全例で見られるわけではなく、見つかればラッキー位のものです。
MRI:T2強調像で付着部に損傷を示す高信号像とその下層に骨髄浮腫を示す高信号像が認められます。これは大半の症例で見ることができるため、実質、MRIが確定診断に有用と思います。

また、超音波検査でも血流が増えていることが確認できることもあり、診断に有用との話もあります。
治療
では治療はどうするのか?
他の疾患と変わらず、この病気も保存治療と手術治療があります。
保存治療
当然、手術治療ではなく保存治療が第一選択となります。
実際、保存治療で70〜90%程度の患者に効果があるという報告が多いです。
安静療法
Overuseが要因であるため、まずは安静を含めたトレーニング内容の再検討、修正および変更を行う必要があります。
短期間であればギプスなどを用いた固定も効果的です。
また運動をしていない人でも靴が合わないことで症状が出る人もいるため、靴の変更や足底板などを使用することもあります。
薬物療法で基本となるのは消炎鎮痛薬です。いわゆる痛み止めの事です。
主にNSAIDs(ロキソニン、セレコックス、ボルタレン、ロルカムなど)という薬を使用します。
また湿布やゼリーなどの外用消炎鎮痛薬も大いに効果が期待できます。



ストレッチ療法
下腿三頭筋(腓腹筋とヒラメ筋)の柔軟性が落ちるとアキレス腱の緊張が高くなるため、ストレッチはかなり有効です。

階段、段差につま先だけを乗せて体重をかけることで下腿を伸ばすことができます。
注射療法
腱鞘炎などの時には局所麻酔+ステロイドを注射することがあります。
注射をすると炎症が治まるため、痛みや腫れが高確率で改善することが予想されます。
しかし、アキレス腱付着部症の場合は基本的に行いません。
ステロイドの性質上、腱そのものが脆くなる可能性があります。アキレス腱の場合は腱にかかる力が強いため、他の腱に比べて脆くなった時に腱が切れる可能性が高いためです。
手術治療
保存治療を3~6ヵ月継続しても効果が乏しい場合には手術治療を考える必要があります。
手術方法としては骨棘を含めたアキレス腱の変性箇所の切除、デブリドマン(トリミングのようなもの)を行います。
ただ、切除範囲が50%を超える場合には付着部の再建術を行う必要があります。
以上がアキレス腱付着部症の説明になります。
健康のためにマラソンをされる方も多いですが、走り始めに踵が痛くなるようなら走るのを一旦やめて整形外科を受診することをお勧めします。
ではでは!!
手根管症候群
今回は手の痺れについてのお話をしようと思います。
外来診療でもよく目にする病気であり、手を使う方がよくなる病気です。
その名も「手根管症候群」です。
では説明していきましょう。
手根管症候群
病態
まず、手根管とは何かからお話しましょう。
手根管と「手関節部にある手根骨と横手根靱帯(屈筋支帯)で囲まれた伸び縮みのできないトンネル」のことです。この手根管内には1本の正中神経と9本の屈筋腱が走行しており、この中で正中神経が圧迫されると痺れや痛み、酷い時には筋力低下などが起こります。

ではどういう理由で手根管は狭くなるのか。原因のわからない特発性のものと原因が特定される二次性のものがありますが、日常診療で見かける大半は特発性に分類されます。
- 特発性:多くはOver useであり、また妊娠、閉経でも生じることがあります。
- 二次性:横手根靭帯の肥厚(関節リウマチやアミロイドーシスなど)や滑膜炎(感染など)、透析・骨折・腫瘍などの占拠性病変
ちなみに罹患率は人ロの3.8%といわれており、また中年の女性に多いです。(閉経でもなると上記で書いておりますが、家事で手をよく使っているのも大きな要因と私は感じています。)
なお、更年期障害と勘違いされる方も多く婦人科から紹介されることもあります・・・
症状
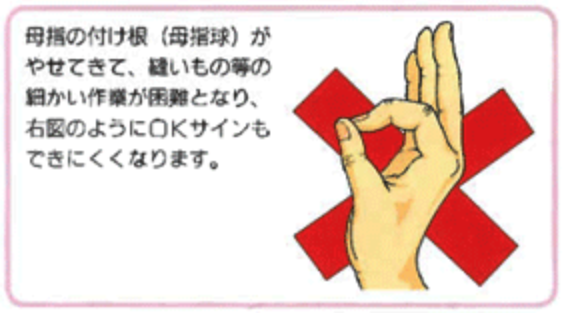
正中神経が圧迫される病気のため、その症状は正中神経の支配領域である母指から環指橈側(親指側)のしびれや感覚障害となります。
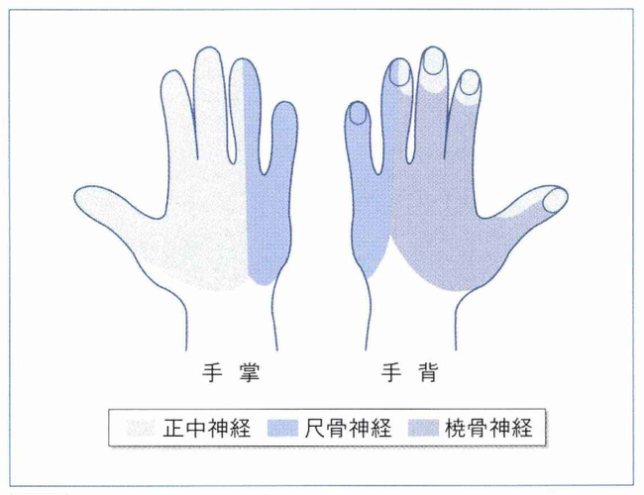
特徴的なのは夜間就寝時や早朝に出現する痛みで、「起きたら手を振りたくなる」と表現されることが多いです。
また進行すると正中神経の支配筋である母指球筋の筋力低下、萎縮がみられます。そうなると日常生活ではピンチ力(親指と人差し指でものを掴む力)が落ち、箸の使用や小さいものをつまむ・ボタンかけなどの細かい動作が難しくなります。

診断
(日本整形外科学会HPより引用)
Phalen テスト:手関節屈曲位を1分保つと症状が悪化する。
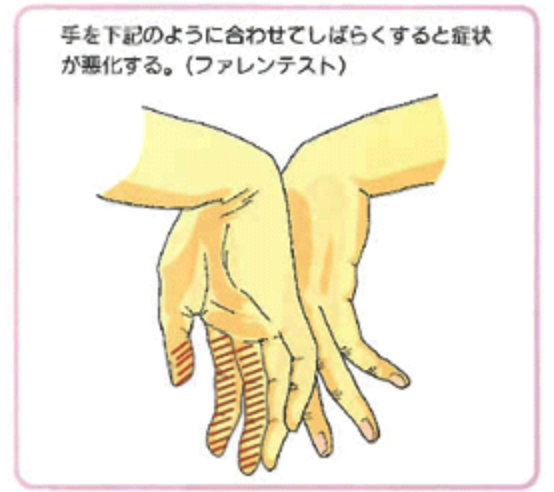
(日本整形外科学会HPより引用)
ただし、どちらも実際に所見が出るのは7割程度とあまり高くありません。
そのためにその他の検査も必要となります。
他覚的検査所見
X線所見:手根管内の石灰化や骨性病変、キーンベック病、橈骨遠位端骨折変形治癒などの有無を確認し、狭窄の要因を探ります。
ただし、X線では神経は写らないため、以下の検査を追加が必要となります。
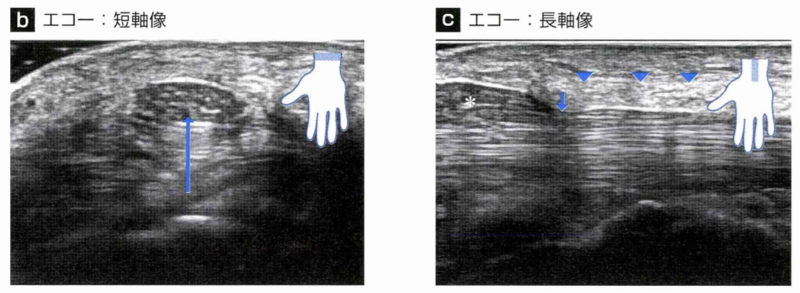
エコー検査:手根管の中枢での正中神経を確認すると肥大し、低エコーを呈していることがわかります。なお、ドプラ法を用いると正中神経深層の屈筋腱周囲に血流信号がみられることがあり、これは屈筋腱滑膜炎を示唆しています。また神経に沿ってエコーを当てると圧迫部位が明らかになることがあります。
(下図のbでは神経の腫大を、cでは矢印部分での神経の圧迫を認めます。)
MRI所見:T2強調像での正中神経輝度の増大や手根管近位での正中神経の腫脹などを認めます。

神経伝導速度測定:運動神経終末潜時(motor distal latency:MDL)と感覚神経伝導速度(sensory nerve conduction velocity:SCV)を両側で測定します。MDL>4.4 ms、SCV<44 m/sを診断の基準値とし、その重症度は正常(MDL・SCVともに正常)、軽症(MDL正常・SCV遅延)、中等症(MDLとSCVともに遅延)、重症(MDL遅延SCV検出不可)、最重症(MDL・SCVともに検出不可)と判断しています。
治療
手根管症候群の治療は大きく保存療法と手術療法に分けられます。
保存療法
保存療法は母指球筋萎縮が認められず、滑膜の浮腫や腫脹が著明な病初期に効果が期待できます。
逆に言うと母指球筋の萎縮や滑膜浮腫が著明な症例のほとんどは保存加療の適応にはありません。
運動・仕事の軽減
基本的に手根管の多くはOver useによるものなので手を使う動作を減らすことで腱鞘炎などが軽減し、症状が改善することが期待できます。
しかし、これだけではなかなか改善しないため、以下の方法も合わせて行うことが多いです。
内服加療
NSAIDs:(ロキソニン、セレコックス、ボルタレン、ロルカムなど)
整形外科で使用する一般的な鎮痛薬です。この種の鎮痛は消炎鎮痛を持って効果を出すため、滑膜炎などを改善させる効果が期待できます。
文字通りビタミン剤です。神経細胞の酵素の働きを助ける効果があります。つまり、神経を元気にしてくれる薬剤です。これにより圧迫により弱った正中神経を回復させることが目的です。しかし、残念なのが効果が出てくるまでには結構時間がかかるのと、それほど劇的な改善は期待できません。ただ副作用がほとんどないという利点があります。
プレガバリン:リリカ
これは神経細胞の過剰興奮を抑えることにより疼痛、痺れを抑えてくれます。しかし、他の薬より副作用も出やすい印象があります。ふわふわする感じや眠気、浮腫(体重増加)などを訴える方が多いです。そのため最初は体を慣らす目的で少ない量から初めて徐々に量を増しています。
装具療法(スプリント療法)
手術療法
注射でも症状が再燃する場合やすでに母指球筋が萎縮している場合、手関節滑膜炎が著明な場合は手術加療を行います。
基本は横手根靭帯を切離し、正中神経の除圧をすることが目的となります。
手根管解放術
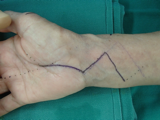
初期であれば直視下手根管開放術(open carpal tunnel release: OCTR)または鏡視下手根管開放術(endoscopic carpal tunnel release:ECTR)が行なわれます。
手根管解放術単独の場合の皮膚を切る範囲は下図程度となります。

ここから横手根靭帯を切る方法が直接見てハサミ(形成剪刀)で切るのかそれとも内視鏡で行うかの違いだけです。直視下でも内視鏡視下でもあまり術後成績には変化はありません。
従来法
これも手根管解放術に当たりますが、手関節滑膜炎が著明な場合にはこちらを選択することもあります。
この方法は手関節をまたいで大きく皮膚を切り、屈筋腱の周囲の滑膜炎も切除する方法です。


対立再建術
これは母指球筋が萎縮し、ピンチ力が低下したことにより日常生活に支障をきたしている患者に対して行う方法です。
長掌筋腱を用いて母指の対立運動を改善する方法です。尺側手根屈筋腱で滑車を作成した後、短母指伸筋腱と長掌筋中枢端を結ぶことで母指の対立運動(親指と小指をくっつける動作)を再建します。


以上が手根管症候群の説明になります。
特に朝方手が痺れるなという方は是非近隣の整形外科を受診して上記の検査をしてもらってはどうかと思います。
ではでは!!
手が痺れる!!どんな病気があるの??
今回は手の痺れについてお話しましょう。
外来診療をしているとよく「手のひらが痺れるんです」と言われて受診される患者さんがおられます。
どのような病気があるのかを説明しましょう。
手が痺れが主訴のうち病院でよく目にする病気としては以下のようなものがあります。
(詳しい解説は別途個別に用意させていただきます。)
-
糖尿病性末梢神経障害
すいません・・・解説すると言いながらこれは内科疾患のため、しばらく解説は難しいと思われます。余力がある時に簡単に解説する程度にさせてください。
-
頸椎・頸髄由来の疾患
頚椎症性脊髄症
頚椎での脊柱管の狭窄をきたす疾患です。

(整形外科学会HPより引用)
基本的には圧迫されている部分以下の支配領域の症状は何でも出る可能性はあります。
支配領域に関しては下記神経根症の欄の写真をご覧ください。
頚椎神経根症状(頚椎椎間板ヘルニアを含む)
これは上記の脊髄症と異なり、神経の出口で神経が圧迫される疾患です。
そのため、圧迫されている神経の支配領域に限局した症状が出ます。
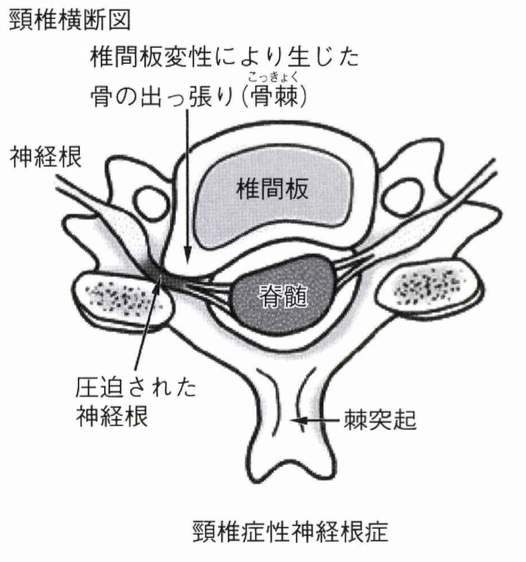
(整形外科学会HPより引用)
その神経1本1本の支配領域は下図のようになっています。

基本は腕や指のどの部位が痛むか、痺れるかなどで圧迫されている神経を予測します。
手根管症候群
この病気は本当によく出会います。よく「手のひら全体が痺れる」と言って受診される方が多い印象です。
めちゃくちゃ簡潔に言うと手関節部分で正中神経の障害により引き起こる病気です。

肘部管症候群
Guyon管症候群
上記2つは尺骨神経の圧迫により引き起こされる病気です。
その違いは尺骨神経がどの部位で狭窄されているかとなります。
肘部管症候群は肘関節での神経の圧迫がある時に、Guyana管は上図のような手関節の内部での圧迫になります。
以上、本当に簡潔で申し訳ないのですが「手の痺れ」に関する説明は今回はこの辺りで。
今後個別の病気について解説します。
ではでは!!
最後に下をポチッとしていただけると幸いです。
梨状筋症候群
今回は足の痛みが出る病気についての解説をします。
その名も「梨状筋症候群」・・・
聞いた事ない人が大半だと思います。しかし、実は坐骨神経痛として症状が出る病気の代表的なものの一つになります。
この病気の存在は古くから知られていたのですが、現在でも診断を確定する事が難しく、積極的に治療を行っている病院が少ないのが現状です。
そのため、確定診断が困難なため医師も患者さんに対してこの病名を告げる事があまりなく、「あなたは坐骨神経痛ですね」と言うことが多いです。
また片方の足の痛みが主症状となるため、椎間板ヘルニアと間違われて治療され、画像所見が一致しない、治療を行っても痛みが取れないことで「梨状筋症候群」と診断されることも少なくありません。
ではそんな梨状筋症候群について解説しましょう。
梨状筋症候群
病態
この病気は上でも書いている通り、1928年とかなり昔に見つけられた病気です。Yeomanらが仙腸関節周囲の炎症が坐骨神経に影響を及ぼし、症状を出す疾患があると報告したのが始まりです。
その後Freiburgらが梨状筋を切ることで症状が良くなったと報告し、1947年にRobinsonが梨状筋の解剖的破格(通常と異なること)の存在下に外傷が加わることで足の痛みが出る病気があり、これを「梨状筋症候群」と名付けたことでこの病名が広まりました。
なお、現在の梨状筋症候群の定義は
『坐骨神経が骨盤口部で圧迫や刺激を受け、坐骨神経領域に痛みや麻痺を呈する疾患群』
となっています。
現在でも約90%の症例で梨状筋または坐骨神経に解剖的破格を認め、これにより坐骨神経が絞扼(締め付けられている)ことが要因との報告があります。
解剖
では梨状筋と坐骨神経の解剖はどのようになっているのでしょうか?

通常の梨状筋は上図のように仙骨前面から大坐骨孔を通って骨盤外に出て大腿骨の大転子についている。一方坐骨神経はこの梨状筋の前面に接しながら大坐骨孔を通り、梨状筋と上双子筋(そうしきん)の間を通り大腿部へと降りていきます。
しかし、梨状筋症候群を罹患する患者では下図のような割合で破格(異常)を認めることがあります。(Type Aが正常)

さらに梨状筋も坐骨神経も問題がなくても大坐骨孔の形が円形ではなく楕円で小さい場合には相対的に梨状筋が大きくなるため、坐骨神経が大坐骨孔に押し付けられるように圧迫され、症状が出ることもあります。
誘因
この病気の発症誘因としては
- 軽微な外傷(最多)・・・打撲など
- 立ち座りの の繰り返しや硬い椅子に長時間の座わること
- スポーツ
- 腰椎の手術
が挙げられている。しかし、約6割の患者で明らかな原因となるものは存在せず、日常生活の中で発症している。
なぜ腰椎の術後に発症することがあるのかというと、中枢側(神経の上の方)での圧迫が解除され、その部分が良くなったとしても、それよりも下で神経が圧迫されている場合、それが症状として出ることがあると言われています。つまり今までは上の方が悪すぎて症状が出ていなかっただけ・・・
また大腿骨を骨折した時に行う手術(人工骨頭置換術)や股関節症に対して行う手術(人工股関節置換術)の後にも症状が出ることがあります。
症状
Robinsonという先生はこの病気の特徴的な症候として
- 臀部の外傷の既往
- 臀部から下肢に伸びる痛み
- 下肢牽引による痛み
- 梨状筋部のソーセージ様の腫瘤の触知
- ラセグー兆候の陽性
- 臀筋の萎縮
の6つを挙げていますが、これらが全て揃うことはまず無いです。
この中で注目する主な症状は坐骨神経領域の痛みであり、2の臀部から下肢にかけての痛み(下図の赤い範囲)です。

なお、この痛みの範囲が椎間板ヘルニアの好発部位であるL4/5、L5/Sでの症状と似ているため、腰椎疾患と間違われることが多いです。
見分けるポイントとしては(簡単な目安として)下記のものが挙げられます。
- 腰椎疾患は歩行で症状が悪くなり、安静にすると症状は軽くなる
- 梨状筋症候群は座位や立ち座りの動作で痛みが強くなるが、歩行では症状が軽くなる
診断
最初の方で書いているように、実はこの病気の確定診断はかなり難しいです。その要因としては下に書いている他覚的検査でこの検査が陽性であれば100%梨状筋症候群だ!と診断できるものがないからです。色々な検査を行い、相対的に診断することが多いです。
●徒手検査
SLR test:これは坐骨神経を牽引することで疼痛を誘発する検査方法になります。しかし、腰椎椎間板ヘルニアでも陽性になるため、診断の決め手にはなりません。

梨状筋テスト:これが陽性であればかなり梨状筋症候群が疑われます。しかし、なかなか陽性にならないのが悩みどころです。

腹臥位内旋テスト:腹臥位となり膝関節90度屈曲、股関節回旋以外は中間位とし、そこから足関節を把持し股関節内旋位にストレスをかけていきます。これは文献上は9割くらいの確率で陽性になるとの報告があり、かなり有用な検査と考えます。

●画像検査
画像診断においては過去にMRIやMRI neurographyによる検査が有用との報告を見たことがあり、私もMRIを撮ったことがあります。
しかし、現在はMRIで見ても異常を見つけることはほとんどできないと考えています。これは私の読影技術が足りてないことも要因ではありますが、画像診断科の医師に聞いても分かることの方が少ないと言われたので今は撮影すらしていません。
●生理学的検査
電気生理学的には通常の末梢神経の神経伝導速度や針筋電図では異常を認めることは少ないです。
しかし、末梢神経を電気刺激し頭皮上から誘発波を記録する短潜時体性感覚誘発電位(short latency somato- sensory evoked potential)が有用との報告もあります。文献上、かなり感度・特異度が高い(確定診断ができる!)ようなので今後手術まで希望される患者がおられれば検査してみようと思います。
治療
保存治療
もちろん最初に行うことは臀部への機械的刺激を減らすことであり、椅子が固い人はクッションを置くなどすることが治療のスタートになります。以下はそれを行った前提での治療になります。
●内服加療
NSAIDs(非ステロイド性消炎鎮痛薬)
ロキソニンやボルタレン、セレコックス、ロルカムなどが挙げられます。これは局所の炎症を抑えることで痛みを取る薬のため、梨状筋周囲の炎症をとることを期待して処方します。
筋弛緩薬
テルネリンやミオナールなどが挙げられます。これは梨状筋の攣縮の軽減を狙って処方します。
●運動療法
上記の内服加療でも改善が得られない場合に行うとの報告が多いですが内服加療と同時に行うことが早期治療につながると考え、私は最初からこれを指導します。
基本的に生まれた時から梨状筋と坐骨神経の位置は変わらないのに、10代以降に発症することが多いことを考えるとやはり筋肉の緊張が要因と考えられるため、筋肉を弛緩させることが大事と考えています。
ではどのようなことをするかというと

上図のように股関節を外旋させ、屈曲させる方法が効果的です。簡単に言うとお尻の筋肉を伸ばすようにすることです。
なお、痛みが強すぎてストレッチができない方はテニスボールなどをお尻の下に敷いてグリグリするだけでも効果があります。それでストレッチができるようになれば改めてストレッチに取り掛かってください。
この運動療法だけで80%近くの方が症状が和らぐとの報告もあります。
●注射療法
運動療法でも症状が改善しない場合に行います。
本来、ブロック注射を行う場合は神経の位置を正確に把握することが必要になりますが、エコーなどを使用しながら注射することは外来の時間的にもなかなか難しいことがあります。
そこで大腿骨大転子と坐骨結節(下図の青四角)を通る線の交差点(赤丸)で坐骨神経と梨状筋が交差することが多いため、この点を中心にできるだけ坐骨神経に針を当てないよう周囲から麻酔薬を浸潤させるように数か所に分けて局所麻酔+ステロイドを注射します。

約25%の程度の人が注射で完全に良くなるとの報告もあります。
しかし、このブロック注射は薬物療法や運動療法が効いていない人に行うものであるため、すべての患者に行うともう少し確率は上がると思われます。
手術加療
注射をしても良くならない場合は手術しかありません。
手術は全身麻酔下に患者をうつ伏せにし、梨状筋と坐骨神経をしっかり展開し、坐骨神経を圧迫している部位の梨状筋を完全に切除する方法になります。
この時しっかり梨状筋と坐骨神経を出さずに梨状筋の付着部のみを切ってしまうと解剖の項目で書いているType dのような症例では切り離した梨状筋に坐骨神経が引っ張られることでより症状が増悪する可能性もあるからです。
手術を行った症例では約90%の方が良くなるとの報告が多いです。
しかし、手術では坐骨神経の圧迫を取っているだけであり、坐骨神経そのものを治しているわけではないため、手術直後から症状が劇的に改善するのではなく、数か月から1年程度かけてゆっくり症状がなくなることが多いです。
以上が梨状筋症候群の説明となります。
あまり聞きなれない病気のため、もし周りで「坐骨神経痛様の症状で腰の治療をされているけど良くならない」という人がおられたら、この疾患のことを教えてあげてください。
ではでは!!
最後に下をポチッとしていただけると幸いです。
足が痛い、痺れる。坐骨神経痛とは?どういった要因でなるの?治療は?
こんにちは。
今回は皆さんもよく耳にするであろう「坐骨神経痛」についてです。
今回は坐骨神経の解剖、また坐骨神経痛の病因についての説明になります。
治療に関しては各疾患別に別途説明をしていこうと思います。
坐骨神経痛
よく「私、坐骨神経痛なんですよ」と言われる方がいらっしゃいますが、坐骨神経痛というのは症状のことであり、病名ではありません・・・
「臀部から下肢にかけての痛みのうち、主として坐骨神経領域に生ずる痛み」を総称して坐骨神経痛と言います。
解剖・症状
では坐骨神経領域の症状とはどういったものがあるかですが、これは解剖を知る必要があります。

坐骨神経というのは上図のように第4・5腰椎神経と第1〜3仙骨神経が集まったものです。

各神経の支配領域(もちろん個人差もあります)は上図のようになっているため、坐骨神経というのは主に『臀部から太ももの外側・後ろ、下腿にかけての痛み』となります。

原因
この坐骨神経を作っている神経または坐骨神経そのものが障害された時に坐骨神経痛が出現します。
ではどのような原因があるのかですが、下の表のように多岐にわたっています。

整形外科では特に色付けしている疾患で見かけることが多いです。
坐骨神経痛で受診された患者さんが若い場合は腰椎椎間板ヘルニアまたは梨状筋症候群を高齢者であれば腰部脊柱管狭窄症を強く疑いながら治療を開始します。
各疾患の詳細は下記項目より見ていただければ幸いです。
今回は短いですが、以上となります。
ではでは!!
最後に下をポチッとしていただけると幸いです。
足底腱膜炎
今回は足の病気についてです。
足底腱膜炎は踵に痛みを伴う病態として最も頻度の高く、また良く歩く人に多い病気です。
特にスポーツにおいては基本オーバーユースにより発症する事が多いため、一時的に軽快しても再発を繰り返すことが多いことでも知られている病気です。
今回はその足底腱膜炎の病態、診断、治療について解説しましょう。
足底腱膜炎
解剖・要因
解剖学的に足底腱膜は踵骨隆起前内側突起から起こり足趾の基節骨底側に付着しており、足の縦アーチの保持の一端を担っています。
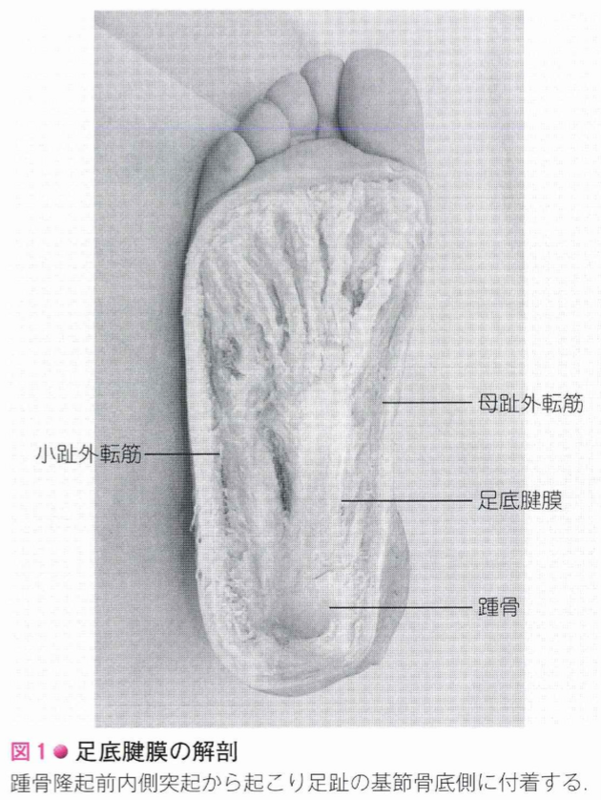
発症の要因としては自身の体による内的要因と外傷などによる外的要因があります。
内的要因としては年齢に伴う足底腱膜の柔軟性低下、肥満による体重の増加、アキレス腱の過緊張に伴う足関節制限などが挙げられます。
外的要因としては不適切な靴、長時間の立位や運動、外傷の既往などが挙げられます。
世間的には扁平足の方がなり易いと言われていますが、凹足でも足底腱膜の張力が大きくなるため、普通の足でなければ受傷する可能性があると思ってください。
ただし、スポーツ選手に関して言えば次の2つの要因を別途考える必要があります。
- 足底腱膜がランニングなどで常に収縮を繰り返すことによる牽引ストレスで疲労性に微小損傷。
- 足底腱膜の踵骨付着部は直接体重がかかる部分であり、付着部が踏み潰されることにより組織損傷。
これを踏まえると発生頻度の高い競技はランニングやジャンプ、踏み込み動作を伴うものであり、陸上の長距離やバスケット、剣道が多いとされています。
症状
典型的な症状は起床時の立ち上がりの1歩目やしばらく椅子に座って歩き始める時の足底の痛みです。
疾痛は歩行により徐々に軽減する傾向にありますが、歩行量などが増えると再度強くなることが多いです。また、つま先立ちで痛みが強くなることが多いと言われています。
スポーツ選手の場合も同じで最初は痛いけど、少し動くと楽になり、さらにトレーニングしていたら走れない痛みになると言われる方が多い印象です。
診断
診断は足底筋膜の付着部である踵骨隆起前内側突起部(下図)の圧痛を確認することです。

ただ、それ以外にあまり所見がない(腫れたり、熱を持ったりすることがない)ため診断が容易とは言い難い印象があります。
レントゲンでも下図のように踵骨骨棘(calcaneal spur)を認めることもありますが、これがあるからといって症状が出るわけでもないため、診断の決め手にはなりません。

診断の決め手になるのはMRIです。
MRIでは軟部組織の状態がよく分かり、足底腱膜付着部の肥厚を確認することやその周囲の浮腫などが分かります。(下図)
ただし、最初の圧痛を確認した時点で治療を開始し、症状が改善することが多いため、MRIまで必要となることはあまり多くないです。(私は患者がMRI検査を強く希望した時くらいにしかしてません。)

治療
治療にはやはり他の疾患と同様に保存加療と手術加療があります。
足底腱膜炎の治療の基本方針は保存加療であり、80~90%が保存加療にて軽快すると言われています。
ただ、一旦症状に改善が見られても再燃したりすることもあり、治療は長期間に及ぶことが多いです。患者さんにはその旨をしっかり納得していただくことが必要となります。
保存加療
安静加療
まず急性期には安静にすることが大事です。
そのためには体重をかけないようにする必要があります。片足であれば松葉杖を、両足となると車椅子での生活となります。
ただ、両足が痛い方はそこまですると生活に支障が出るので「何とか他の方法はないですか?」と言われます・・・
そこでやはり薬物療法を併用することが多いです。
薬物加療
薬物療法で基本となるのは消炎鎮痛薬です。いわゆる痛み止めの事です。
主にNSAIDs(ロキソニン、セレコックス、ボルタレン、ロルカムなど)という薬を使用します。
また湿布などの外用消炎鎮痛薬も大いに効果が期待できます。

ただし、湿布を貼った状態で歩くのは気持ち悪いため、湿布は睡眠時に使用するよう指導します。
日中は下図のような塗り薬を使用することを勧めています。


装具加療
上記にもあげたように持続する足底腱膜の牽引ストレスや付着部が踏み潰されることが病気の要因でもあるため、足部の形状に応じてアーチサポートや内側ウェッジなどの足底板を使用することで症状の軽減、再発予防が図れます。
当院では下記のような装具を使用しています。引用は中村ブレイスさんからお借りしています。


ただし、これらは患者さんの足に合わせて作る必要があり、整形外科などを受診する必要があります。そんな時間がないという方はまず下記のような簡易的なものを使ってみてはと思います。これ以外にも”アーチサポート”と検索すれば多数出てきます。
 |
価格:1,180円 |
理学療法
理学療法で行うことは主にストレッチになります。
足底筋のストレッチを歩く前、運動する前に必ず行うことで症状が軽減することが期待できます。
下図のようにアキレス腱を伸ばしつつ、足の指先を反らせるだけなので患者さんが自分で出来ます。

注射療法
上記治療を続けても症状が改善しない人や症状が強く歩くのも難しい人には注射を行います。
使用する薬は局所麻酔+副腎皮質ステロイドになります。
ただし、ステロイドという薬は組織を脆弱にする可能性があり何度も注射するのは控えた方がいいと考えます。またスポーツ選手は足底腱膜の断裂のリスクに加えてドーピングが問題になる可能性があるため、注射はオススメしません。
体外衝撃波治療
2012年より保険適応となった治療方法で、足底腱膜付着部に衝撃波を照射する治療になります。

私のいる施設にはこの装置がないため、その治療方法や効果は正直わかりませんが、文献上の治療成績はそこそこ良いようです。
手術療法
保存的な治療に抵抗する症例に対して手術療法も考慮されるます。
しかし、その割合はきわめて少ないです。
手術療法としては直視下や関節鏡視下での足底筋腱膜切離術が行われます。
また、足関節背屈制限のある症例に対しては腓腹筋筋膜を部分切離することで足関節背屈制限を軽減し、踵部痛を軽減するという方法も追加されることがあります。
が、私は手術療法を経験したことはありません。そこまでしなくても治るからです。
以上が足底腱膜炎についてです。
最初にも書いてある通り、一旦良くなっても再発ことが多いため、病気と気長に・上手に付き合って頂ければ幸いです。
ではでは!!
最後に下をポチッとしていただけると幸いです。