いきなり腰が痛い!足が痛い!ヘルニア?手術って何するの??
今回は腰椎椎間板ヘルニアの手術加療について説明しましょう。
保存加療の記事でも書いた通り、腰椎椎間板ヘルニアで手術する方は2〜3割程度です。
基本的には手術をしなくても改善する人が多いため、あまり積極的に手術を勧めることはないです。
ではどういった人が手術をするのか?
①高度の運動麻痺、膀胱直腸障害がある症例
②保存治療で改善しない高度な疼痛や軽度麻痺が持続する症例
③早期社会復帰を希望する場合(例えばスポーツ選手とか)
①以外は手術の絶対適応ではないのです。
偶に患者さんでもとにかく手術をすればすぐに良くなる!と思ってすぐにでも手術をしてくれと外来に来られる方がおられますが、手術には合併症のリスクがありますから、避けられる手術は避けるべきです。
では手術の方法について説明していきましょう。
髄核摘出術(後方摘出術)
腰椎椎間板ヘルニアの手術の中で最も一般的で最も良く行われている手術です。
特に下の写真の様に片側にヘルニアが出ていることが多いため、ヘルニアが出ている側の椎弓を切除し、神経を避けながら椎間板を取る方法(LOVE法)が行われることが多いです。


(参考文献1よりお借りしました。)
この方法とほぼ同じアプローチで行うものの、傷が小さいものが内視鏡下髄核摘出術(MED)となります。
顕微鏡と内視鏡の術後成績にはあまり差がないと思われます。
一部文献では内視鏡の方が合併症が少なく、小切開で視野がしっかり確保できるとの話もありますが、椎間板の前方に位置する動静脈損傷などのリスクは内視鏡の方が高いと思われます。
どちらも一長一短なのその施設が慣れている方法がどちらかで手術方法が決まると考えて頂いた方がいいかと思います。
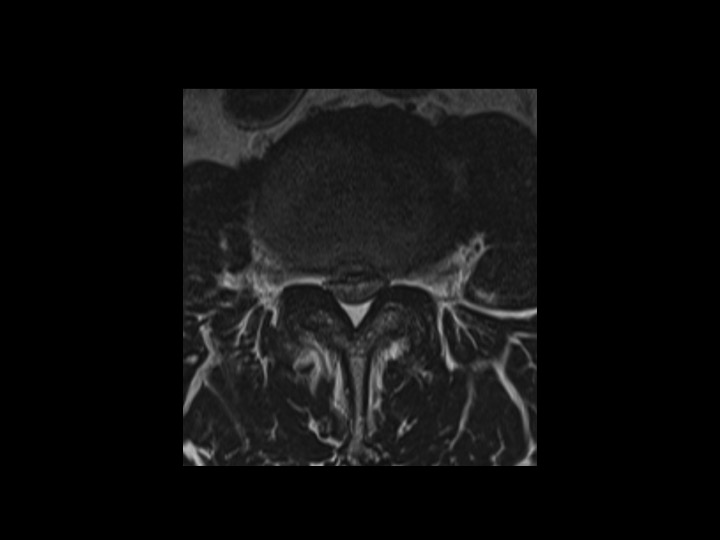
ただし、下の写真の様にヘルニアが中央部に大きく出ている場合は腰部脊柱管狭窄症で行われる様な椎弓形成術に準じた方法で行い、しっかり神経の除圧を行う必要があると私は考えます。その場合も顕微鏡下・内視鏡での手術がありますがこちらも施設で慣れている方法で行われる事を勧めます。
経皮的髄核摘出術(PED)

この手術は上記の髄核摘出術(全身麻酔)と異なり、ヘルニアとなっている髄核を摘出することを目的とするのではなく、椎間板内圧の低下させヘルニアを引っ込ませる事を目的としていることに特徴があります。
また局所麻酔で行うという点でも異なっています。
何故局所麻酔かというと内視鏡の筒を背骨の真後ろから入れるのではなく、斜めから入れていきます。その際に神経根の本当にすぐ近くを通るため、神経根損傷のリスクがあります。術中に下肢痛が出れば神経が近くにあるサインとなります。そのサインを確認するためには患者さんの意識がないとわからないためです。(ただ、少し眠くなる薬を使う事はあります。)
さらに上記の髄核摘出術と異なり、後方支持組織(脊柱起立筋や極間靭帯、椎弓など)を温存することができるため、筋力の低下がほとんどなく、早期社会復帰が可能となります。特に早期の復帰を望むスポーツ選手に行われることがあります。
ただし、やはり後方摘出術と異なり、ヘルニアが取りきれなかったり、椎間板内の除圧不足による再発などのリスクが出てきます。
またこの術式の最も悲しい点が全ての椎間板ヘルニアで行えるわけではないという事です。L5/Sのヘルニアでは腸骨があるため、そもそも内視鏡を挿入する事が出来ない場合が多いです。
レーザー椎間板蒸散術
この手術も上記PEDと同様に椎間板ヘルニアをとる事が目的ではなく、椎間板内圧を下げる事を目的として行います。
ただし、椎間板線維輪や軟骨終板の著しい炭化により、椎間板全体への障害や残っている正常な椎間板も傷めるとの報告もあります。
そのため、この手術は「保険適応外」となってます。
私が今まで渡り歩いた施設では機材がないため、実際に見た事はありません。
以上が主な手術方法となります。
なお、椎間板の変性が著しい場合や高度な不安定性を要する、あるいはヘルニアの再発例などでは後方椎体間固定術を追加で行う事もあります。
ただ、どの手術にも言える事ですが
『椎間板ヘルニアは再発する可能性がある』
10~30%くらいで再発するといわれています。
この事は念頭に入れながら手術を受けてください。手術をすれば大丈夫と勝手に安心して主治医の指示を待たずにコルセットを取ったり、重労働に復帰することがないようお願いします。
ではでは!!
最後に下をポチッとしていただけると幸いです。
